不育症外来
「次こそは」と願うお気持ちを、
専門の医学で支えます。
不育症に悩む方の8割以上は、その後出産することができます。
当院では日本不育症学会認定医が、国内外の最新エビデンスに基づいた最適な治療をご提案します。

不育症外来 担当医師
望月 修 Osamu Mochizuki
日本不育症学会認定医 / 生殖医療専門医 / 臨床遺伝専門医・指導医
「なぜ流産したのか」という不安に対し、受精卵(胚)と母体の両面から深く分析。納得感のある説明と、エビデンスに基づく治療を提供します。
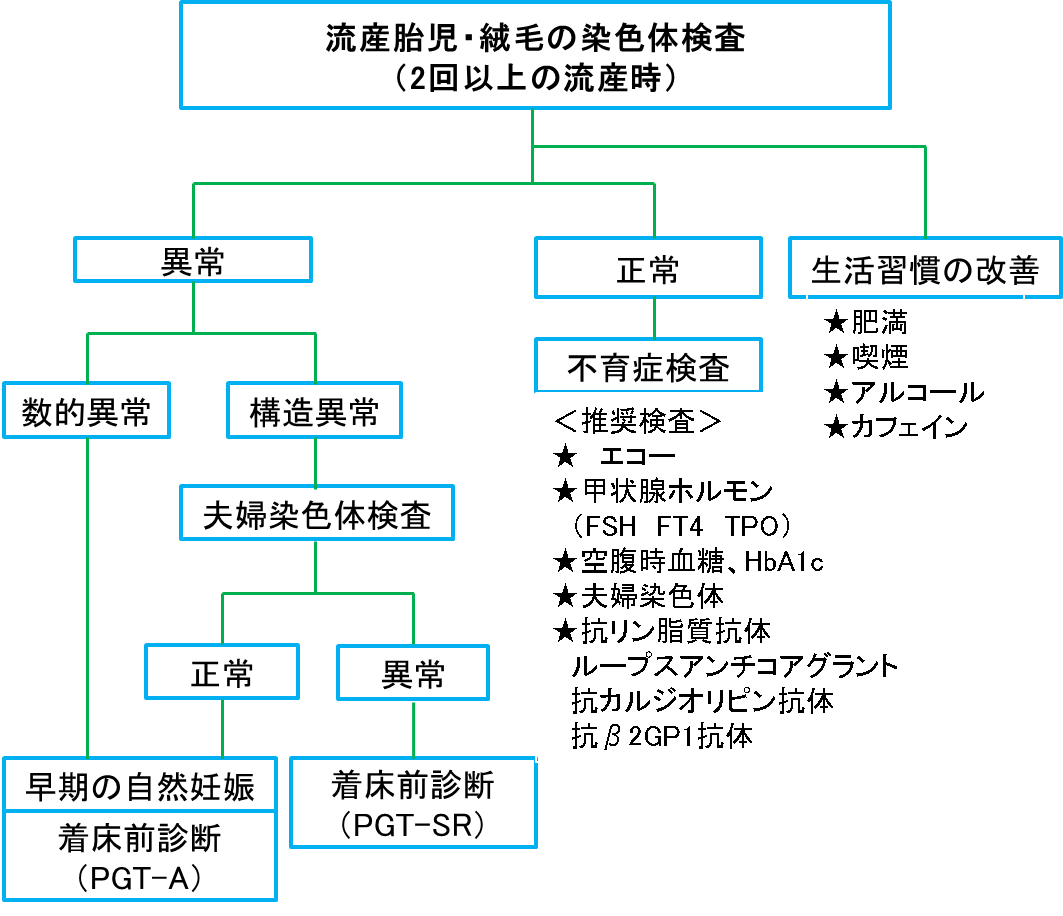
<不育症の検査をお勧めする方>
- ● 2回以上の流産・死産を繰り返した時
- ● 妊娠10週以降に流産・死産になってしまった時
原因がわかれば、適切な治療と早い出産へ結びつきます。
不育症外来の流れ
① 初診:問診 & 不育症1次検査(保険適用)
夫婦染色体検査 / 内分泌検査 / 抗リン脂質抗体検査 / 子宮形態検査(エコー)
費用目安:女性 14,660円 / 男性 8,640円
費用目安:女性 14,660円 / 男性 8,640円
② 再診(約3週間後):結果説明 & 2次検査
1次検査で原因が見つからない場合、選択的検査(プロテインS、ネオセルフ抗体等)をご提案します。
③ 治療開始
検査結果に基づき、アスピリン療法、ヘパリン療法、PGT-Aなど最適なプランをご案内いたします。
不育症の原因とリスク因子
<原因・リスク因子の分布>
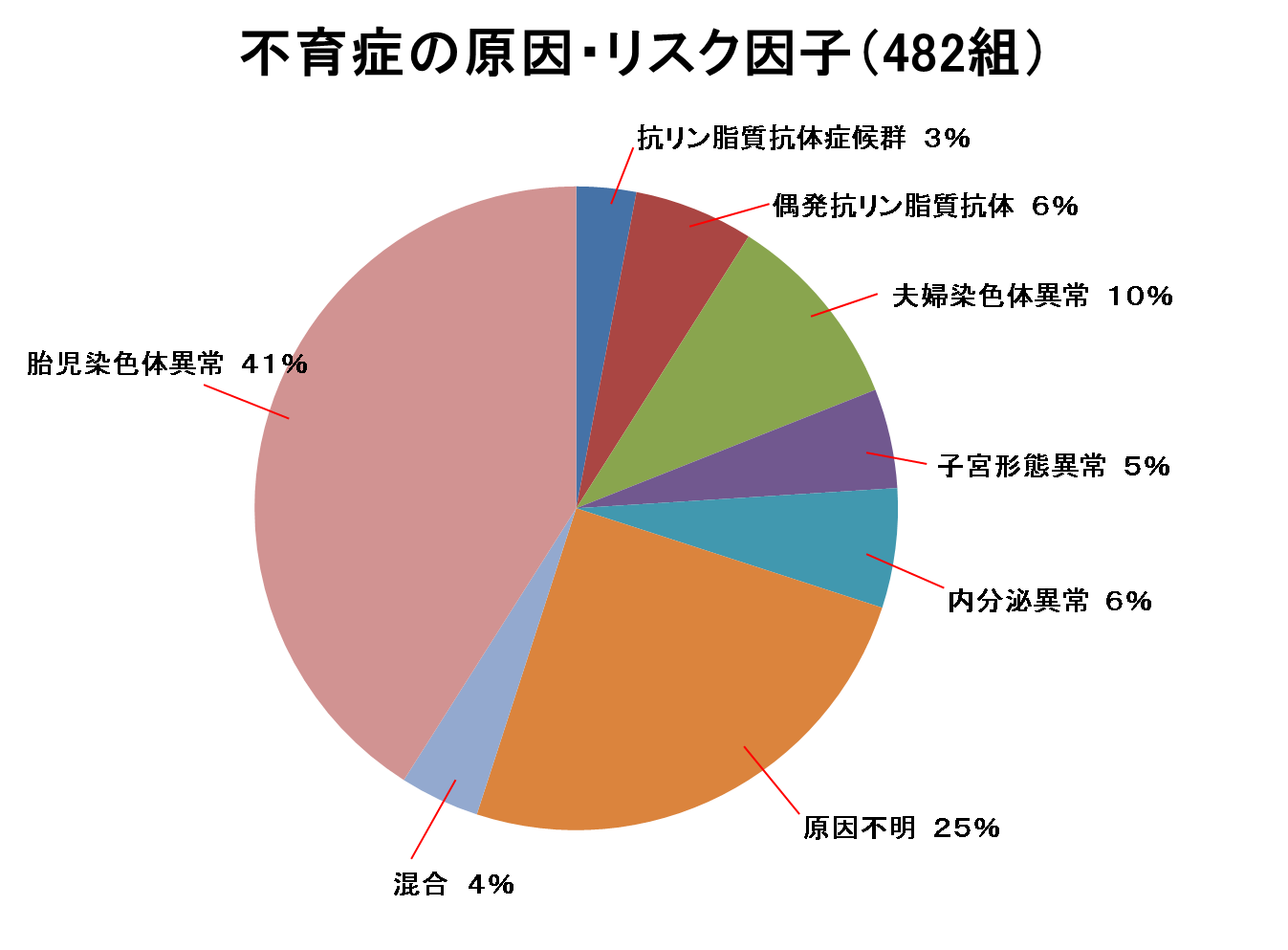
● 胎児の染色体異常
流産の最大要因。これを見分ける「流産絨毛染色体検査」は次回妊娠への大切な指針となります。
● 抗リン脂質抗体症候群
血液が固まりやすい状態。アスピリンやヘパリンの併用により、80%の方が出産可能です。
不育症管理に関する提言2021(日本)で用いている不育症検査の推奨度
推奨検査(十分な臨床的エビデンスがあり、各国のガイドラインでも推奨されている検査)
- 子宮形態検査(エコー) / 夫婦染色体検査
- 内分泌検査 / 流産胎児絨毛染色体検査
- 抗リン脂質抗体(LA, CL, β2GP1)
選択的検査(リスク因子の可能性はあるが、エビデンスが十分とは言えない)
- プロテインS / プロテインC / アンチトロンビン
- 第XII因子活性 / 抗TPO抗体 / 抗核抗体
- MRI / 子宮鏡検査 など
研究的検査(不育症との関連は示唆されるが、エビデンスは不十分)
- ネオセルフ抗体 / NK細胞活性・NK細胞率
- 制御性T細胞 / 子宮内膜CD56 など
非推奨検査(現時点では不育症との関連は示されていない)
- 夫婦HLA検査
- Th1 / Th2比
- AMH / サイトカイン
- インスリン など