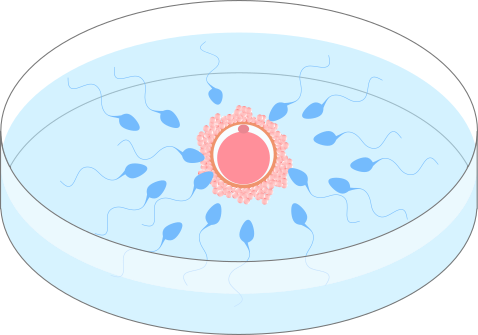
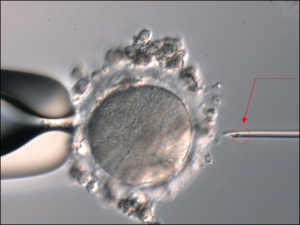
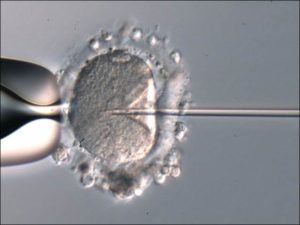
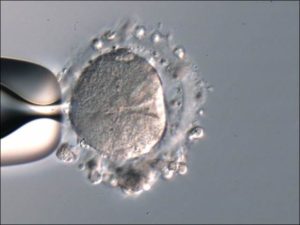
体外受精(IVF:In Vitro Fertilization)は
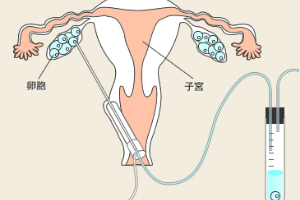
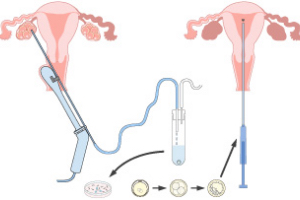
・卵子を卵巣から直接採取(採卵)して
・体外で精子と混ぜ合わせ(c-IVF : conventional-IVF)
・得られた受精卵を子宮内に戻して(ET:胚移植)
妊娠を成立させる治療法です。
原則としてIVF-ETは、一般不妊治療(タイミング・人工授精)では妊娠成立の見込みがないと判断される場合に行われる治療法です。
具体的には
①卵管性不妊(卵管閉塞、卵管狭窄、卵管周囲癒着、卵管水腫など)
②男性不妊(乏精子症、精子無力症、無精子症、奇形精子症など)
③免疫性不妊(抗精子抗体陽性)
④子宮内膜症
⑤原因不明不妊(機能性不妊)
その他、患者様の年齢、不妊期間、卵巣の予備能を考慮いたしまして適応があれば対象となります。